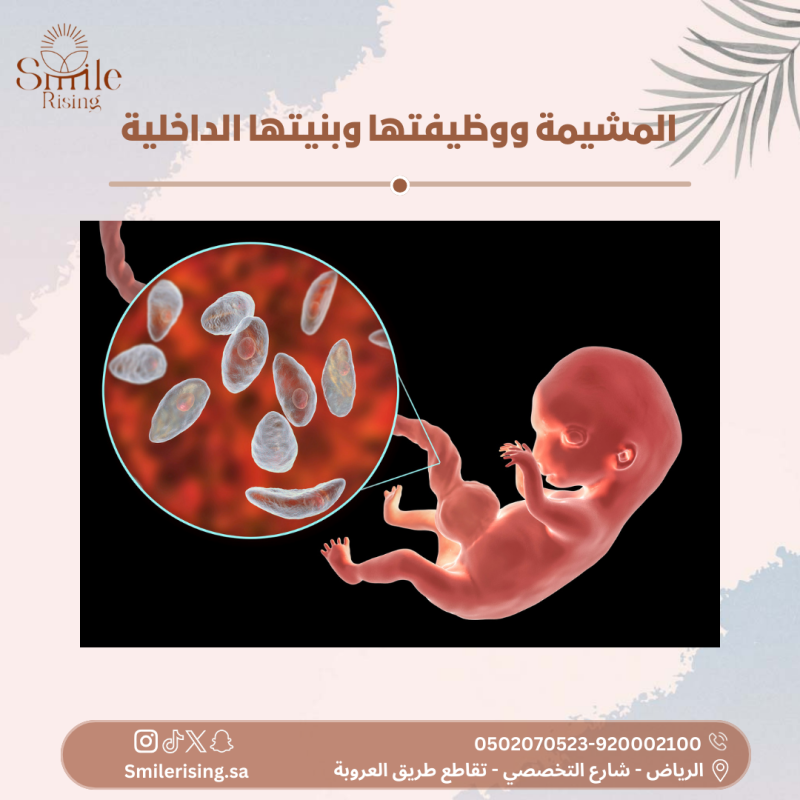
تعد المشيمة واحدة من أكثر الأعضاء الجسدية التي تثير الدهشة في عملية التطور الجنيني. فهي ليست مجرد هيكل ثانوي، بل تمتلك وظائف حيوية لتأمين حياة الجنين وتطوره خلال فترة الحمل. تعتبر المشيمة الجسر الحيوي الذي يربط بين الجنين وجسم الأم، وتؤدي مجموعة من الوظائف الحيوية الأساسية مثل توفير الغذاء والأكسجين، والتخلص من الفضلات، وتوفير حماية ضد العوامل الخارجية الضارة.
تعريف المشيمة
المشيمة هي عضو حيوي يتكون في الرحم خلال فترة الحمل ويتم تطويره بواسطة الجنين. تعتبر المشيمة جسرًا حيويًا بين جسم الأم وجسم الجنين، حيث تؤدي مجموعة من الوظائف الحيوية الهامة لتأمين حياة الجنين وتطوره. يتكون جزء كبير من المشيمة من أوعية دموية تعمل على تبادل المواد الغذائية والأكسجين بين دم الجنين ودم الأم. كما تقوم بتخليص دم الجنين من الفضلات والمواد الضارة، كما توفر حماية للجنين من العوامل الخارجية الضارة التي يمكن أن تؤثر عليه خلال فترة الحمل. يمكن وصف المشيمة بأنها الوسيلة الرئيسية التي تمكن التواصل والتغذية بين الجنين والأم، وتلعب دورًا حيويًا في دعم ونمو الجنين خلال فترة الحمل.

دور المشيمة في تطور الجنين خلال فترة الحمل
دور المشيمة في تطور الجنين خلال فترة الحمل لا يمكن الإفراط في تقديره، حيث تقدم الدعم الأساسي والضروري لنمو وتطور الجنين. بعض الأدوار الرئيسية التي تقوم بها المشيمة خلال هذه الفترة:
- توفير الغذاء والأكسجين: تعمل على توفير الغذاء الضروري لتغذية الجنين، بما في ذلك السكريات والبروتينات والدهون، وكذلك توفير الأكسجين الذي يحتاجه الجنين للنمو والتطور الصحيح.
- إزالة الفضلات: تقوم بتصفية دم الجنين من الفضلات والمواد الضارة، مما يساعد في الحفاظ على بيئة صحية للجنين داخل رحم الأم.
- توفير الحماية: تعمل كحاجز لحماية الجنين من العوامل الخارجية الضارة مثل العدوى والمواد السامة والصدمات الخارجية.
- نقل الهرمونات والمواد الغذائية الأخرى: بالإضافة إلى الغذاء والأكسجين، تقوم المشيمة بنقل الهرمونات اللازمة لنمو الجنين وتطوره، وكذلك نقل مواد غذائية أخرى مهمة مثل الأملاح المعدنية والفيتامينات.
- دعم نمو الأنسجة والأعضاء: توفر الدعم اللازم لنمو وتطور أنسجة الجنين وأعضائه المختلفة، مما يساهم في تكوين جسمه ووظائفه بشكل سليم.
باختصار، يمكن القول إن هي الوسيلة الرئيسية التي يعتمد عليها الجنين للحصول على الدعم الغذائي والتغذوي والحماية اللازمة لتطوره ونموه بشكل سليم خلال فترة الحمل.
تكوين المشيمة وبنيتها الداخلية
تكوين المشيمة وبنيتها الداخلية يعتبران عملية معقدة ومهمة جدًا في تطور الجنين. شرحًا لتكوين المشيمة وبنيتها الداخلية:
- الزغابات الكوريونية (البلاكنتا): تبدأ عملية تكوين المشيمة في المرحلة المبكرة جدًا من الحمل، حيث تنمو الزغابات الكوريونية أو البلاكنتا في الرحم. تعتبر البلاكنتا الهيكل الأولي الذي يتطور منه المشيمة.
- القبب التكوينية (Chorionic Villi): تتطور البلاكنتا لتشكل القبب التكوينية، وهي تجعيدات دقيقة تبدأ في التشكل على سطح البلاكنتا. تقوم القبب التكوينية بامتصاص المواد الغذائية والأكسجين من دم الأم ونقلها إلى الجنين.
- الأوعية الدموية الشريانية والوريدية: يتطور الجزء الداخلي من القبب التكوينية ليتحول إلى الأوعية الدموية الشريانية والوريدية، والتي توفر وسيلة لتدفق الدم بين جسم الجنين وجسم الأم.
- المشيمة الناضجة: يستمر تطور المشيمة حتى تصبح ناضجة بشكل كامل حوالي الشهر الثالث من الحمل، حيث تكتمل هياكلها وتصبح قادرة على أداء وظائفها الحيوية بشكل كامل.
- التجعيدات المشيمية (Cotyledons): في المشيمة الناضجة، تتشكل التجعيدات المشيمية التي تزيد من سطح المشيمة وتعزز تبادل المواد الغذائية والأكسجين بين دم الجنين ودم الأم.
باختصار، يمثل تكوين المشيمة وبنيتها الداخلية عملية متعددة الخطوات تبدأ من مرحلة مبكرة جدًا في الحمل وتنتهي بتكوين مشيمة ناضجة تلعب دورًا حيويًا في دعم نمو وتطور الجنين خلال فترة الحمل.
عملية تبادل الغذاء والأكسجين عبر المشيمة
عملية تبادل الغذاء والأكسجين عبر المشيمة هي عملية حيوية لصحة الجنين وتطوره خلال فترة الحمل. شرحًا لهذه العملية:
- امتصاص المواد الغذائية: تتواجد شبكة الأوعية الدموية في المشيمة لامتصاص المواد الغذائية من دم الأم. تتضمن هذه المواد السكريات والبروتينات والدهون التي يحتاجها الجنين لنموه وتطوره.
- نقل المواد الغذائية: بمجرد امتصاص المواد الغذائية، تنتقل هذه المواد عبر أوعية الدم الشريانية في المشيمة إلى الدم الجنيني. يتم ذلك عن طريق عملية التبادل البسيطة والفعّالة في جدران الأوعية الدموية.
- نقل الأكسجين: تقوم أوعية الدم الشريانية في المشيمة بامتصاص الأكسجين من دم الأم، ومن ثم نقله إلى الدم الجنيني. يعتبر الأكسجين ضروريًا لعمليات الاستقلاب والتنمية الخلوية السليمة في جسم الجنين.
- إزالة الفضلات: بالإضافة إلى التبادل الغذائي، تقوم أيضًا بإزالة الفضلات والمواد الضارة من دم الجنين، وتنقلها إلى دم الأم لتتم معالجتها والتخلص منها عن طريق جسم الأم.
- الحفاظ على التوازن: يتم تنظيم عملية تبادل المواد الغذائية والأكسجين بدقة من قبل الجسمين الأم والجنين للحفاظ على توازن مناسب في التغذية والنمو.
بهذه الطريقة، تعمل كوسيلة فعالة لتوفير الغذاء والأكسجين اللازمين لتطور الجنين خلال فترة الحمل، مما يساعد في ضمان نموه وتطوره الصحيحين.
تابع أيضا: حمل خارج الرحم
أهمية فحوصات المشيمة أثناء الحمل
فحوصات المشيمة أثناء الحمل تعتبر جزءًا هامًا من رعاية الحمل وصحة الجنين. بعض الأسباب التي تبرز أهمية هذه الفحوصات:
- تقييم صحة الجنين: يمكن لفحوصات المشيمة أن تساعد في تقييم صحة الجنين والتأكد من سلامته. فهي توفر معلومات حول نمو المشيمة ووظيفتها، مما يمكن الأطباء من اكتشاف أي مشاكل محتملة في التغذية أو التنمية الجنينية.
- تحديد المخاطر الصحية: فحوصات المشيمة يمكن أن تساعد في اكتشاف أي مشاكل صحية محتملة تؤثر على المشيمة نفسها أو على تبادل المواد الغذائية والأكسجين بين الأم والجنين، مثل التهابات المشيمة أو تشوهات خلقية.
- تقييم تأثير العوامل الخارجية: تعتبر فحوصات المشيمة وسيلة لتقييم تأثير العوامل الخارجية مثل التدخين، وتعاطي الكحول، والعوامل البيئية الأخرى على صحة المشيمة وبالتالي على صحة الجنين.
- تخطيط الرعاية الصحية: بناءً على نتائج فحوصات المشيمة، يمكن للأطباء تخطيط الرعاية الصحية المناسبة للحمل، بما في ذلك مراقبة تقدم الحمل وتوجيه العلاج إذا لزم الأمر.
- اتخاذ القرارات الطبية: في بعض الحالات، قد تكون فحوصات المشيمة ضرورية لاتخاذ قرارات طبية مهمة، مثل تحديد موعد وضع الولادة المناسب أو الحاجة إلى إجراءات طبية خاصة خلال الحمل.
باختصار، تعتبر فحوصات المشيمة خطوة مهمة في رعاية الحمل وصحة الجنين، حيث تساعد في تقييم صحة المشيمة والتأكد من سلامة الجنين وتقديم الرعاية الطبية اللازمة إذا لزم الأمر.
العوامل التي قد تؤثر على صحة المشيمة
هناك العديد من العوامل التي قد تؤثر على صحة المشيمة خلال فترة الحمل. بعض العوامل الشائعة التي قد تؤثر على صحة المشيمة:
- التدخين: التدخين يعتبر عاملاً خطيراً يؤثر سلباً على صحة المشيمة. يمكن أن يزيد التدخين من خطر تشكل تجلطات دموية في الأوعية المشيمية، مما يؤدي إلى تقليل تدفق الدم إلى المشيمة وبالتالي تقليل إمداد الجنين بالأكسجين والغذاء.
- التغذية غير السليمة: تأثير التغذية الغير سليمة على صحة المشيمة لا يقل أهمية عن تأثيرها على الجنين. نقص العناصر الغذائية الأساسية مثل البروتينات والفيتامينات والمعادن يمكن أن يؤثر على نمو وتطور المشيمة ويزيد من خطر المضاعفات.
- العوامل البيئية: تعرض الأم للمواد الكيميائية الضارة أو التلوث البيئي يمكن أن يؤثر على صحة المشيمة. تلك المواد الكيميائية قد تسبب التهابات أو ضررًا جينيًا للمشيمة، مما يؤثر على وظيفتها بشكل سلبي.
- التوتر والضغوط النفسية: الضغوط النفسية والتوتر النفسي للأم يمكن أن يؤثر على صحة المشيمة ووظيفتها. الأبحاث أظهرت أن التوتر النفسي يمكن أن يزيد من احتمالية حدوث مشاكل في الدورة الدموية في المشيمة.
- الأمراض المزمنة: الأمراض المزمنة مثل ارتفاع ضغط الدم والسكري والمشاكل القلبية يمكن أن تؤثر على صحة المشيمة. تلك الأمراض قد تقلل من تدفق الدم إلى المشيمة وتؤثر على وظيفتها.
بشكل عام، هذه العوامل وغيرها قد تؤثر على صحة المشيمة وبالتالي على صحة الجنين. من الضروري أن تتلقى الأم الرعاية الطبية اللازمة وتتبع نمط حياة صحي للحفاظ على صحة المشيمة وضمان سلامة الحمل.
التطورات الحديثة في استخدام المشيمة في الطب والبحوث العلمية
تطورت التقنيات الطبية والبحوث العلمية لتسخر المشيمة في مجموعة متنوعة من التطبيقات والاستخدامات الطبية. إليك بعض التطورات الحديثة في هذا المجال:
- علاج الأمراض الجينية: تمثل المشيمة مصدرًا غنيًا بالخلايا الجذعية، والتي يمكن استخدامها في علاج الأمراض الجينية للجنين. تقنيات مثل التعديل الجيني يمكن أن تستخدم لإصلاح الجينات المعيبة في الخلايا الجذعية المشيمية، وبالتالي علاج الأمراض الجينية قبل ولادة الجنين.
- علاج الأمراض النادرة: يمكن استخدامها لعلاج الأمراض النادرة التي تصيب الجنين قبل ولادته، مثل فقر الدم الفاسد الناجم عن اضطرابات في تكوين الدم.
- زراعة المنظمات والأنسجة: يمكن استخدام خلايا المشيمة في زراعة المنظمات والأنسجة في الجسم البشري، مثل الأنسجة العصبية والعظمية والغضروفية.
- علاج الأمراض السرطانية: بعض الأبحاث تشير إلى أن الخلايا الجذعية الموجودة في المشيمة قد تكون فعالة في علاج بعض أنواع السرطان، مثل سرطان الدم واللمفوما، من خلال تجدد الخلايا السليمة وتدمير الخلايا السرطانية.
- البحوث السريرية والتطبيقات النقلية: تُستخدم المشيمة في البحوث السريرية لفهم أمراض الحمل وتطور الجنين بشكل أفضل، كما يمكن أن تُستخدم في التطبيقات النقلية لعلاج الأمراض التي تصيب الأطفال والبالغين.

هذه التطورات الحديثة تسلط الضوء على القيمة الطبية الكبيرة للمشيمة وخلاياها الجذعية في مجال الطب والبحوث العلمية، وتفتح آفاقًا جديدة لعلاج الأمراض وتحسين رعاية الحمل وصحة الجنين.
تحذيرات خلال الحمل وكيفية الحفاظ على صحة المشيمة
خلال فترة الحمل، هناك عدة تحذيرات يجب أن تأخذها المرأة بعين الاعتبار للحفاظ على صحة المشيمة وسلامة الجنين. بعض النصائح الهامة:
- تجنب التدخين والكحول: التدخين وتعاطي الكحول قد يؤثران سلباً على صحة المشيمة ويزيدان من خطر التشوهات الخلقية والمضاعفات الصحية للجنين. لذا، يجب تجنب هذه العادات تمامًا خلال فترة الحمل.
- تجنب المواد الضارة: تجنب التعرض للمواد الكيميائية الضارة والملوثات البيئية قدر الإمكان، حيث قد تؤثر هذه المواد على صحة المشيمة وتؤدي إلى مشاكل في تطور الجنين.
- اتباع نظام غذائي صحي: تناول غذاء متوازن وغني بالمواد الغذائية الضرورية مثل الفيتامينات والمعادن والبروتينات يساهم في الحفاظ على صحة المشيمة وتوفير الغذاء اللازم لنمو وتطور الجنين.
- ممارسة الرياضة بانتظام: ممارسة الرياضة بانتظام وبشكل معتدل يمكن أن تساعد في تحسين تدفق الدم إلى المشيمة وتعزيز صحة الحمل بشكل عام.
- الحفاظ على الوزن الصحي: الحفاظ على وزن صحي خلال فترة الحمل يساهم في تقليل مخاطر الإصابة بمشاكل صحية للأم والجنين، بما في ذلك مشاكل في صحة المشيمة.
- الحصول على رعاية طبية منتظمة: من الضروري زيارة الطبيب بانتظام خلال فترة الحمل للفحص الدوري ومراقبة صحة المشيمة ونمو الجنين.
باتباع هذه النصائح واتخاذ الاحتياطات اللازمة، يمكن للمرأة الحامل الحفاظ على صحة المشيمة وضمان سلامة وصحة الجنين خلال فترة الحمل.