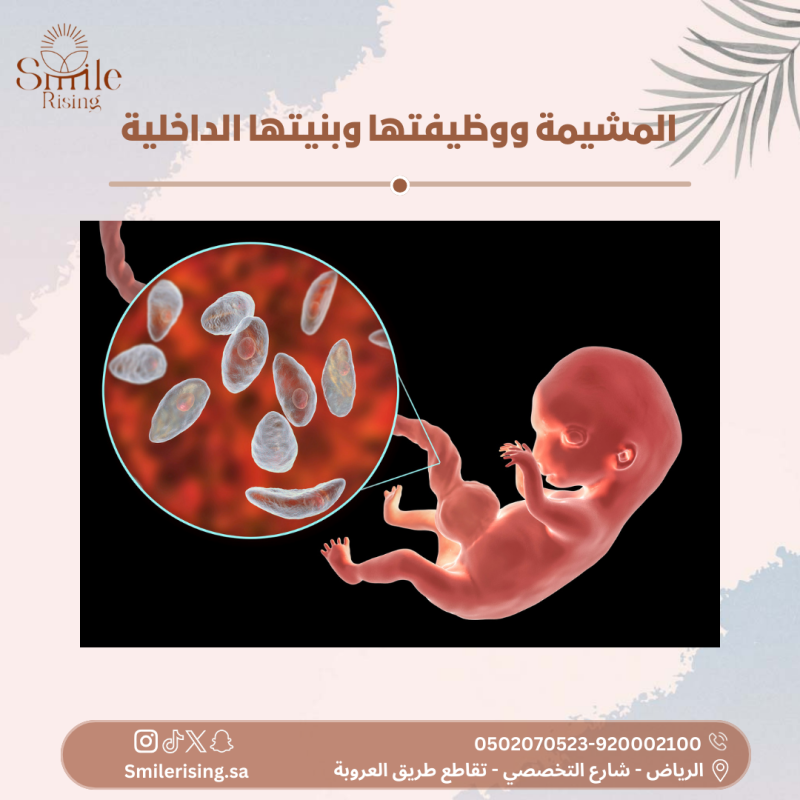
يُعتبر الإجهاض واحدًا من أكثر المواضيع تعقيدًا وحساسية في مجال الطب النسائي والتوليد. يشير مصطلح الإجهاض إلى إنهاء الحمل قبل أن يصل الجنين إلى مرحلة النمو والنضوج الكامل، سواء كان هذا الإنهاء طبيعيًا أو مستحدثًا.
ما هو الإجهاض
الإجهاض هو عملية إنهاء الحمل قبل أن يتمكن الجنين من النمو والتطور بشكل كامل والولادة بشكل طبيعي. يمكن أن يحدث إجهاض بشكل طبيعي نتيجة لمشاكل في الحمل أو تطور الجنين، أو يمكن أن يتم التدخل لإنهاء الحمل بشكل متعمد عن طريق إجراءات طبية.
يتم التفكير في إجهاض كموضوع حساس يشمل العديد من القضايا الصحية والأخلاقية والقانونية، ويتطلب فهمًا دقيقًا للظروف والمعايير التي تحكم هذه العملية. يتنوع إجهاض في ظروفه وأسبابه، وقد يكون إجهاض نتيجة لأسباب طبية مثل مشاكل في الحمل أو تشوهات جنينية، أو لأسباب اجتماعية أو نفسية تتعلق بقدرة الأم على رعاية الطفل أو الظروف الاقتصادية.

أسباب الإجهاض
الإجهاض قد يحدث بسبب عدة عوامل مختلفة، تتضمن بعضها أسباب طبية وبعضها الآخر أسبابًا نفسية أو اجتماعية. من بين الأسباب الطبية المشتركة:
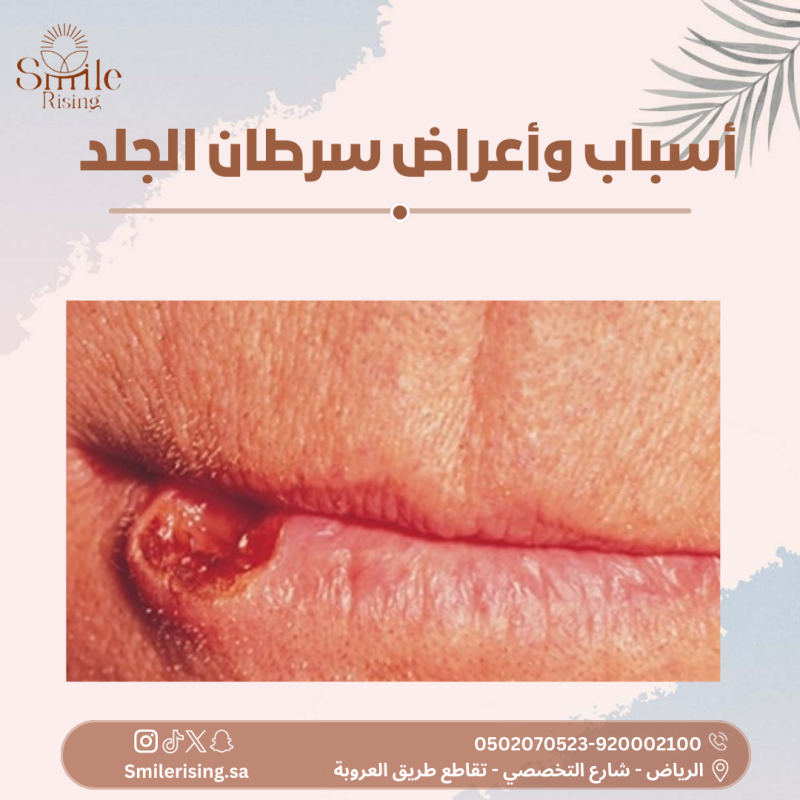
- التشوهات الجنينية: بعض التشوهات الجنينية الخلقية قد تؤدي إلى حدوث اجهاض، حيث يتوقف نمو الجنين بشكل طبيعي.
- مشاكل في الرحم أو الرحمية: قد تكون تشوهات الرحم أو الأورام الرحمية أو الالتهابات في الرحم أسبابًا للإجهاض.
- الاضطرابات الهرمونية: تغيرات في مستويات الهرمونات النسائية قد تؤدي إلى صعوبة في الحفاظ على الحمل وزيادة خطر إجهاض.
- الأمراض المزمنة: بعض الأمراض المزمنة مثل مرض السكري وارتفاع ضغط الدم قد تزيد من خطر إجهاض.
- العوامل الوراثية: توريث بعض الحالات الجينية قد يزيد من احتمالية حدوث اجهاض.
من بين الأسباب النفسية والاجتماعية:
- الضغوط النفسية: التوتر النفسي الشديد وضغوط الحياة قد تؤدي إلى زيادة خطر اجهاض.
- عدم الاستقرار الاجتماعي: ظروف الحياة غير المستقرة، مثل الفقر أو العنف الأسري، يمكن أن تؤثر سلبًا على الحمل وتزيد من خطر اجهاض.
- صحة العلاقة الزوجية: بعض المشاكل في العلاقة بين الزوجين قد تؤثر على الحمل وتزيد من احتمالية الاجهاض.
هناك العديد من العوامل التي يمكن أن تؤثر على احتمالية الاجهاض، ويمكن للأطباء تقديم التقييم والمشورة اللازمة للمرأة لفهم الأسباب الدقيقة واتخاذ الخطوات المناسبة للتعامل مع الوضع.
تشخيص الاجهاض
تشخيص الإجهاض يشمل سلسلة من الخطوات والاختبارات التي تُجرى لتحديد ما إذا كانت الحمل قد انتهت بشكل طبيعي أم لا، ولتحديد سبب الأعراض التي يُعاني منها المريض.
تبدأ عملية التشخيص عادةً بالتاريخ الطبي للمريضة، والذي يتضمن أي أعراض قد تواجهها وأي أمراض مزمنة قد تكون تعاني منها. بعد ذلك، يمكن أن يتبع الأطباء العديد من الإجراءات، بما في ذلك:
- الفحص الجسدي: يشمل الفحص الجسدي العام والفحص الداخلي للرحم والمهبل والرقبة الرحمية لتقييم أي علامات محتملة للاجهاض.
- التصوير الشعاعي: يمكن استخدام التصوير الشعاعي مثل الموجات فوق الصوتية لتقدير عمر الجنين والتأكد من وجود نبض قلبه.
- التحاليل المخبرية: قد يُطلب إجراء تحاليل دمية لتحديد مستويات هرمون الحمل (البروجستيرون والهرمون المشيمي البشري) ومعرفة ما إذا كانت القيم طبيعية أم لا.
- فحص التحليل الكروموسومي للجنين: في بعض الحالات، يمكن أن يُجرى فحص للجينات لتحديد ما إذا كان هناك أي تشوهات جينية في الجنين.
- فحص النسيج: قد يتطلب الأمر فحص عينة من النسيج المأخوذة من الرحم (المنتفخ البيضاوي) لتحديد سبب إجهاض، ويُعرف هذا الاختبار باسم الفحص التشريحي.
تحديد سبب الإجهاض يساعد الأطباء على تقديم العلاج والرعاية المناسبة للمريضة، بالإضافة إلى تقديم الدعم العاطفي والنفسي اللازم خلال هذه التجربة الصعبة.
معالجة الإجهاض وخيارات العلاج
يتوفر عدة خيارات لمعالجة إجهاض، ويعتمد الخيار المناسب على عدة عوامل بما في ذلك عمر المرأة، ومدى تطور الحمل، والتاريخ الطبي للمرأة، وتفضيلاتها الشخصية. يُعد إجهاض الطبي وإجهاض الجراحي أكثر الخيارات شيوعًا:
الإجهاض الطبي: يتضمن استخدام الأدوية لإنهاء الحمل المبكر، وهو خيار يعتمد على استخدام مجموعة من الأدوية، مثل ميفيبريستون (Mifepristone) وميزوبروستول (Misoprostol). يتم تناول هذه الأدوية في المنزل بعد استشارة طبيب متخصص، وتُسبب هذه الأدوية تقلصات في الرحم تؤدي إلى إجهاض الحمل. قد يكون إجهاض الطبي خيارًا مناسبًا للنساء اللاتي يفضلن تجنب الإجراءات الجراحية.
الإجهاض الجراحي: يتضمن إجهاض الجراحي إجراءات جراحية لإنهاء الحمل، وهو يشمل عدة تقنيات مثل التنظير الرحمي (Dilation and Curettage) والتنظير الشفاف (Vacuum Aspiration). يتم تحديد الخيار المناسب بناءً على عوامل مثل مدى تقدم الحمل وحالة الصحة العامة للمرأة. قد يكون إجهاض الجراحي ضروريًا في حالات إجهاض المتأخرة أو التي تتطلب رعاية طبية خاصة.
بغض النظر عن الخيار المختار، يجب أن يكون إجهاض تحت إشراف طبيب متخصص وفي بيئة طبية آمنة. ويُنصح بمناقشة جميع الخيارات المتاحة والاحتمالات والمخاطر المرتبطة بها مع الطبيب المعالج لاتخاذ القرار الأنسب بالنسبة للحالة الفردية.
المضاعفات الصحية المحتملة بعد الإجهاض
بعد الإجهاض، قد تواجه المرأة بعض المضاعفات الصحية التي تتطلب الرعاية الطبية والمتابعة الدقيقة. من بين هذه المضاعفات:
- النزيف الشديد: قد يحدث نزيف مهبلي مكثف بعد اجهاض، والذي قد يشير إلى وجود مشكلة محتملة مثل تكون تجلطات الدم في الرحم.
- العدوى: يزيد اجهاض من خطر الإصابة بالعدوى في الرحم، مما يمكن أن يؤدي إلى التهابات خطيرة تتطلب علاجًا فوريًا بالمضادات الحيوية.
- التشوهات الرحمية: قد ينتج عن إجهاض تشوهات في بنية الرحم، مما يؤثر على القدرة على الحمل في المستقبل ويزيد من خطر اجهاض المتكرر.
- الآلام والتشنجات: قد تعاني المرأة من آلام شديدة في منطقة البطن بعد اجهاض، مصحوبة بتشنجات وانقباضات قوية في الرحم.
- الانخفاض الهرموني: قد يحدث انخفاض في مستويات الهرمونات النسائية بعد اجهاض، مما يؤثر على الحالة النفسية والعاطفية للمرأة.
تتطلب المضاعفات الصحية بعد الإجهاض اهتمامًا طبيًا فوريًا ورعاية متخصصة للحد من الآثار السلبية على الصحة العامة للمرأة وضمان التعافي السليم.
متابعة بعد الاجهاض
بعد الإجهاض، تعتبر المتابعة الطبية الدقيقة أمرًا حيويًا لضمان استعادة الصحة النسائية والنفسية للمرأة المتأثرة. يتمثل هدف المتابعة بعد اجهاض في مراقبة الحالة الصحية للمريضة والتأكد من عدم حدوث مضاعفات تتطلب تدخل طبي إضافي. تشمل عمليات المتابعة الأساسية:

أعراض الإجهاض
- زيارات متابعة مع الطبيب: ينصح عادة بجدول مواعيد زيارات متابعة مع الطبيب لمتابعة التطورات والتأكد من استعادة الجسم لوضعه الطبيعي.
- الفحوصات الطبية: قد تشمل الفحوصات الطبية إجراء تحاليل دمية لتقييم مستويات الهرمونات وتحديد وجود أي عدوى محتملة.
- التصوير الشعاعي: قد يتم إجراء موجات فوق صوتية للرحم لتقدير النسيج والتأكد من عدم وجود بقايا أنسجة.
- الدعم النفسي: يعتبر الدعم النفسي والعاطفي بعد اجهاض أمرًا مهمًا، وقد يتطلب الأمر التوجيه لمجموعة دعم نفسي أو استشارة مع مختص نفسي للتعامل مع التجربة العاطفية المحتملة.
- تقديم المعلومات: ينبغي للمرأة أن تتلقى معلومات كافية حول الرعاية الذاتية بعد اجهاض والعلامات التي ينبغي عليها مراقبتها والتي تستدعي الاتصال بالطبيب.
تابع أيضاً: حمل خارج الرحم وتشخيصه وعلاجه
من المهم فهم أن التأثير العاطفي والنفسي للإجهاض قد يستمر لفترة طويلة بعد الحدث، ولذلك يجب توفير الدعم والرعاية المستمرة للمرأة لمساعدتها على التعافي بشكل كامل.
الوقاية والتوعية بشأن الإجهاض
تلعب الوقاية والتوعية دورًا حاسمًا في تقليل معدلات الإجهاض وتعزيز صحة النساء والأسرة. يمكن تحقيق ذلك من خلال تعزيز الوعي بأساليب منع الحمل الفعالة وتوفير الدعم الطبي والنفسي للنساء المعرضات لخطر إجهاض:
توفير التثقيف الصحي: يجب تقديم المعلومات الصحيحة والشاملة حول منع الحمل والرعاية الصحية الأمثل أثناء الحمل وبعد إجهاض. يجب أن تكون هذه المعلومات متاحة للنساء في جميع المراحل العمرية والثقافات والظروف الاجتماعية.
توفير خدمات التخطيط الأسري: يجب أن تكون خدمات التخطيط الأسري متاحة ومناسبة وبأسعار معقولة لجميع النساء. تشمل هذه الخدمات وصف وتوفير وسائل منع الحمل المختلفة وتقديم المشورة حول استخدامها بشكل صحيح وفعال.
تقديم الدعم النفسي والاجتماعي: يجب تقديم الدعم النفسي والاجتماعي للنساء اللاتي يواجهن صعوبات خلال الحمل أو بعد إجهاض. يمكن أن يشمل هذا الدعم الاستشارة النفسية، والدعم العائلي، والانضمام إلى مجموعات الدعم المجتمعية.
تشجيع الحياة الصحية: يجب تشجيع النساء على اتباع نمط حياة صحي، بما في ذلك ممارسة التمارين الرياضية بانتظام، والتغذية المتوازنة، والامتناع عن التدخين وتجنب تعاطي المخدرات والكحول.
تعزيز الوعي بالحقوق الصحية: يجب تعزيز الوعي بحقوق النساء في الحصول على الرعاية الصحية الجيدة والآمنة والمتاحة. يجب أن تكون النساء قادرات على اتخاذ قرارات صحية مستنيرة بشأن حماية صحتهن وصحة أسرهن.
التشريعات الصحية والسياسات العامة: يجب تبني التشريعات والسياسات العامة التي تعزز صحة النساء وتحمي حقوقهن في الرعاية الصحية، بما في ذلك حق الوصول إلى خدمات منع الحمل والرعاية الصحية الملائمة للحمل وإجهاض.
يجب أن تكون الوقاية والتوعية جزءًا أساسيًا من جهودنا لتقديم الرعاية الصحية الشاملة والمتكاملة للنساء، ولتقليل معدلات الإجهاض وتعزيز الصحة الإنجابية والعامة للمجتمع.